El Laboratorio de Tuberculosis del Instituto de Biomedicina, se activó desde el año 1996, está enfocado al diagnóstico, la docencia e investigación. Se atiende al público en general y a los pacientes del Hospital Vargas para descartar Tuberculosis pulmonar, extra-pulmonar y la Micobacteriosis. Se capacitan al personal de bioanálisis y microbiólogos en las técnicas del diagnóstico, se reciben estudiantes nacionales e internacionales de medicina, biología y bioanálisis para elaboración de tesis de pre y postgrado y conjuntamente se realizan sus respectivas investigaciones. Más de 100 publicaciones internacionales reflejan estas investigaciones. Además, en conjunto con los estudiantes del último año de la Escuela de Medicina Dr. José María Vargas de la Universidad Central de Venezuela, atendemos poblaciones rurales, sobre todo el pueblo indígena Warao, del Delta Amacuro. El presente trabajo es un resumen de la situación actual de TB en Venezuela, las actividades de diagnóstico del Laboratorio y las investigaciones ejecutadas en los últimos 20 años.
Palabras clave: Tuberculosis; Micobacteriosis; diagnóstico;adenosina deaminasa; incidencia; investigación operacional; Venezuela.
The Laboratory of Tuberculosis at the “Instituto de Biomedicina” is active since 1996 and focused on diagnosis, teaching and research, specially in Tuberculosis and Mycobacteriosis. Access to the lab is for the general public and patients hospitalized in Hospital Vargas. In addition, the department provides training for bioanalysts and microbiologists in diagnostic techniques. National and international medicine students, biology and biochemistry students prepare their pre- and postgraduate thesis and conduct research in the laboratory. More than 100 publications show the results of this research. Moreover, together with the medical students of the “Escuela de Medicina Dr. José Maria Vargas” of the Universidad Central de Venezuela, the laboratory attends the Warao people in the State of Delta Amacuro. The current review is a summary of the actual situation of TB in Venezuela, the diagnostic activities of the Laboratory and also a summary of the investigation carried out in the last 20 years.
Key words: Tuberculosis; Mycobacteriosis; diagnosis;adenosine deaminase; incidence; operational research; Venezuela.
La Tuberculosis (TB) es una enfermedad infectocontagiosa causada por el Mycobacterium tuberculosis. Es una enfermedad con una morbilidad y mortalidad considerable y representa una amenaza a la salud pública mundial y nacional. El Laboratorio de Tuberculosis del Instituto de Biomedicina “Dr. Jacinto Convit” fue creado en 1996 con un aporte del Banco Mundial como una herramienta de apoyo asistencial en el diagnóstico e investigación para la lucha contra la TB. Actualmente es uno de los laboratorios que lidera el diagnóstico de la enfermedad en la región central del país.
El laboratorio consta de dos líneas de trabajo complementarias entre sí. La primera corresponde al diagnóstico de TB y la segunda al diagnóstico de micobacteriosis, definido como infecciones producidas por mico bacterias atípicas. Además, el laboratorio tiene carácter de docencia y se reciben estudiantes que deseen realizar pasantías o investigaciones para su trabajo especial de grado. Desde su fundación, se dedicaba mayormente a la investigación más que al área asistencial por la poca afluencia de pacientes.
Los libros de diagnóstico muestran que en el año 2002 solamente se recibieron aproximadamente 1650 pacientes para descartar TB. Sin embargo, con el pasar de los años la afluencia de pacientes se fue incrementando y en el año 2019 recibimos más de 5500 pacientes para descartar TB. Consecuentemente el diagnóstico consume más tiempo y la investigación paso al segundo plano por falta de personal. En el presente trabajo se describirá la situación de la TB durante el periodo 2015-2019, la experiencia y técnicas en el manejo del diagnóstico de la TB en el laboratorio. Adicionalmente se discute brevemente las publicaciones más importantes del laboratorio en las cuales se reflejan las otras actividades como el diagnóstico y la investigación en micobacteriosis, la atención primaria y la investigación en poblaciones indígenas. Es importante subrayar que la investigación que se desarrolla en el laboratorio es de tipo operacional; investigación que apoya a reconocer un problema de salud y busca una solución.
La TB representa un problema de salud pública a nivel mundial. La Organización Mundial de la Salud (OMS) estimó que 10 millones (9-11 millones) de personas se enfermaron de TB en 2018 con una morbilidad que se sitúa a nivel mundial de 130 casos por cada 100.000 habitantes. Además, se estima que en el mismo año 1,2 millones (intervalo de 1.1-1.3 millones) de personas murieron por TB entre personas VIH negativas y otras 251.000 muertes (intervalo 223.000-281.000) entre personas VIH positivas (WHO, 2019).
Las estrategias más importantes para controlar la TB, es la detección temprana y el apropiado tratamiento de casos infecciosos, para así romper la cadena de transmisión. Tanto a nivel internacional como nacional es el diagnóstico temprano en el cual los países están fallando. Se estima que solamente diagnosticamos el 70% de los casos nuevos a nivel mundial y alrededor de un 30 % de los casos de TB incidente no son detectados. Esto deja una brecha de aproximadamente 3 millones de personas con TB alrededor del mundo sin un diagnóstico. Este sub-diagnóstico es considerable y deja la enfermedad sin control. Esto se debe principalmente a la deficiencia en el diagnóstico de TB en los laboratorios. Los laboratorios están sobrecargado de trabajo, mal equipados, el personal no está bien capacitado y /o no utilizan las técnicas adecuadas.
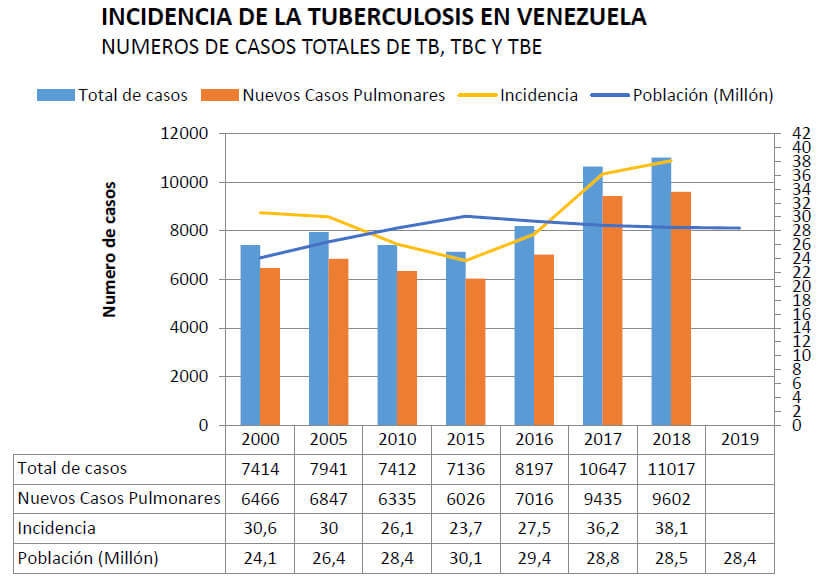
En Venezuela, el deterioro de las condiciones socioeconómicas y la deficiencia en los programas de control han favorecido el incremento de la TB. Según datos reportados por la OMS la incidencia de TB en Venezuela estaba bajando desde 1993 hasta 2015 con un mínimo histórico en el año 2015 con 7136 nuevos casos y una incidencia de 23,7 casos por cada 100.000 habitantes. A partir de este año hay un repunte y en el año 2018 hubo 11.017 nuevos casos registrados, con un incremento del 55 % y con una incidencia de 38,1 casos por cada 100.000 habitantes (WHO, 2020). Esta tendencia indica un empeoramiento progresivo en el manejo de la TB en el país (figura 1). El repunte probablemente está relacionado con el comienzo de la recesión económica en el año 2013, que condujo a problemas socio-económicos y sanitarios, y consecuentemente en un incremento de la pobreza; es claramente conocido que la TB se encuentra asociada a la pobreza.
El diagnostico mínimo de la TB que exige la WHO para los laboratorios son la baciloscopía (BK) y el cultivo (De Waard et al., 2007; Terán et al., 2015). Para el diagnóstico no usamos técnicas moleculares.
Es la coloración de Zielh-Neelsen de un esputo de un paciente sospechoso de TB y posteriormente la detección de las micobacterias con el microscopio; la base de detección de TB desde hace más de 100 años, y actualmente aún es el estudio principal en sitios con presupuestos limitados.
Sigue siendo la prueba “Gold estándar” para el diagnóstico de TB. El cultivo permite detectar a pacientes con TB de baja carga micobacteriana, teniendo un límite de detección de 100 bacilos/ml de muestra, además permite estudiar la fármaco resistencia, aislar micobacterias atípicas y la epidemiología molecular.
Es importante subrayar que la baciloscopía no diferencia entre las especies de micobacterias que se pueden dividir en dos grandes grupos; las del Complejo Mycobacterium tuberculosis, las cuales causan TB y las micobacterias atípicas que también infestan al pulmón y tejido blando, causando lo que llamamos “Micobacteriosis”. Para esta diferenciación se necesita el cultivo. El procedimiento más utilizado para cultivar muestras clínicas es el método de Petroff que consiste en la digestión y descontaminación de muestras de esputo para posteriormente sembrarla en medios de cultivo. No obstante, es un método engorroso, que requiere más de 30 minutos de centrifugación y realizar el procedimiento en una cabina de bioseguridad con un personal técnicamente calificado.
Es por ello, que en el laboratorio se utiliza el método de Kudoh, un método alternativo, rápido que dura aproximadamente 3 minutos en el procesamiento. La evaluación de ambos métodos, demostró que el método de Kudoh es tan sensible como el método de Petroff, y por lo tanto representa una alternativa valiosa para el proceso de digestión-descontaminación en el diagnóstico de TB pulmonar (Jaspe et al., 2009). Este método permite procesar diariamente cualquier cantidad de muestras.
Usamos medios sólidos a base de huevo para sembrar muestras clínicas.
Para el diagnóstico de formas extra-pulmonar (TBE) como la TB pleural, meníngea, pericárdica y peritoneal, usamos la determinación de la actividad de la enzima adenosina deaminasa (ADA) en los líquidos biológicos; una prueba rápida, de bajo costo, con una alta sensibilidad y especificidad. Recibimos una variedad de líquidos como: cefalorraquídeo, pleural, ascítico y pericárdico. El ADA suele aumentar en pacientes con TB. En el laboratorio se realizó un estudio que determinó, una sensibilidad y especificidad de 89% y 85% respectivamente para el diagnóstico de TB pleural, obteniendo resultados similares a estudios internacionales, y soportando así esta prueba como una herramienta diagnóstica alternativa de TB pleural. Para aumentar la capacidad diagnóstica del ADA, esta determinación se integra a un algoritmo que toma en cuenta la clínica, el citoquímico y citomorfológico del líquido biológico, conllevando esto casi en su totalidad, a un diagnóstico definitivo.
Consiste en colocar una inyección intradérmica de derivado proteico purificado (PPD) en la parte anterior del antebrazo, y si ha habido exposición al microorganismo, se desarrollará una reacción de hipersensibilidad retardada y aparecerá una induración a las 48-72 horas. Esta prueba presenta limitaciones ya que no discrimina entre una infección latente de una infección activa. Sin embargo, la usamos para detectar la infección latente en pacientes que por inmunosupresión (inducido) necesitan quimioprofilaxis para evitar el desarrollo de una infección activa. Anualmente ponemos unas 1.000 dosis de PPD a pacientes VIH positivos y pacientes de Dermatología que están entrando en un tratamiento con inmunosupresores por largo tiempo por ejemplo por sufrir de psoriasis. El laboratorio produce PPD para el control de TB en el ganado. Como se sabe, la TB es una zoonosis y el bovino puede estar infectado con M. bovis. La detección de esta infección es por medio del uso de tuberculina PPD bovina.
Las micobacterias que se aíslan en el laboratorio se les aplica biología molecular. La identificación de las micobacterias de complejo M. tuberculosis (M. tuberculosis, M. bovis y BCG) se basa en determinar la presencia o ausencia de regiones de diferencias en el cromosoma de las micobacterias con una simple PCR de punto final. Las micobacterias atípicas se identifican con una técnica llamada PRA, que involucra una PCR como primer paso seguido del uso de enzimas de restricción sobre el fragmento que fue amplificado y posteriormente el análisis de los fragmentos resultantes. Las técnicas como IS6110 fingerprinting, MIRU-VNTR y spoligotyping se usan para estudiar la epidemiología molecular de la TB (de Waard et al., 2007; Terán et al., 2015).
En el Laboratorio de Tuberculosis durante el periodo 2016-2019 se han procesado 20.585 muestras de pacientes con TB a descartar, de los cuales 6578 pacientes han sido diagnosticados con TB por BK y/o cultivo o ADA.
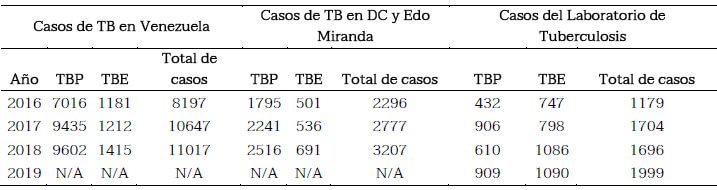
El laboratorio en el año 2018 diagnosticó aproximadamente el 52,8% de los casos en la región central y 15,39 % de la TB a nivel nacional. Los datos del laboratorio y el Programa Nacional de Control de Tuberculosis en los diagnósticos de TB extra- pulmonar registrados en DC y el estado Miranda en el 2018 nos enseñan que una parte importante (un 57%) de la TB extra-pulmonar que diagnosticamos no está registrado en el Programa Nacional de Control de Tuberculosis (tabla 1). Probablemente estos pacientes están registrados como TB pulmonar o no reciben tratamiento a pesar de ser diagnosticados. La mayoría son casos de pleuritis tuberculosa (TB pleural). Esta diferencia de registro está en investigación.
Adicionalmente al diagnóstico de TB cada año recibimos unos 400 pacientes con sospecha de una infección con micobacterias atípicas y aislamos unas 150 micobacterias. Los pacientes son referidos sobre todo por el servicio de Dermatología provenientes de casos de infecciones en tejido blando posterior a trauma o intervenciones quirúrgicas (cirugía plástica). Todos los aislamientos se identifican a nivel de especies para poder iniciar un tratamiento especie especifico.
Para la identificación usamos técnicas de biología molecular, se realiza PCR para amplificar un fragmento específico del genoma de las micobacterias atípicas y enzimas de restricción para determinar un polimorfismo en este fragmento, lo cual permite la identificación.
En los últimos años el laboratorio ha tenido déficits en personal y equipamiento. La crisis económica no ha permitido que el laboratorio pueda actualizarse y trabajar al 100% y en acuerdo con las recomendaciones de la WHO. El laboratorio realiza una parte importante del diagnóstico de TB y Micobacteriosis en el país, y es por ello la importancia del mejoramiento de los métodos, equipos y capacitación del personal. A continuación se describen la situación actual del laboratorio y la recomendación para el fortalecimiento del diagnóstico en el mismo.
Actualmente contamos con microscopia convencional. Para el diagnóstico de TB la WHO recomienda el uso de un microscopio fluorescente para aumentar la sensibilidad del diagnóstico.
Deberían ser pruebas de rutina para todos los pacientes con un cultivo positivo. Sin embargo, el laboratorio no las realiza. Para estas pruebas se usan equipo llamado Gene Expert, que determina la resistencia a rifampicina, una droga clave en el tratamiento e indicador de resistencia multidroga. Hay una necesidad urgente de que este tipo de equipo sea incorporado al laboratorio y así aumentar aún más la capacidad diagnóstica.
En la actualidad en otros países, los medios solidos fueron desplazados por medios líquidos, los cuales brindan una mejor sensibilidad (hasta un 20 % de incremento en la positividad) y disminuyen el tiempo de crecimiento de las micobacterias de 10-14 días. En medios sólidos, puede durar hasta 8 semanas antes que haya un crecimiento mico-bacteriano (M. bovis). La WHO recomienda ambos medios, sólidos y líquidos para el cultivo primario de las micobacterias.
Todavía trabajamos con un equipo de PCR puntofinal. El equipo de Q-PCR que no solamente detecta la presencia de ADN en muestras sino que también cuantifique la cantidad de ADN presente en una muestra y registre los procesos de amplificación en el PCR. Es la “ultima” tecnología y debe ser incorporado en los PCRs de rutina en el laboratorio.
En Europa y los EEUU la prueba de tuberculina PPD ya fue reemplazada por la prueba de interferón gamma. Es urgente que vayamos hacia ese mismo camino; reemplazar la prueba de tuberculina por la prueba de interferón gamma o la aplicación de ambas pruebas para tener un mejor diagnóstico de pacientes infectados con TB, así se puede evitar un sobre-tratamiento o sub-tratamiento de pacientes infectados por TB con todas las consecuencias que conlleva.
La emigración laboral de profesionales en Venezuela ha tenido un impacto de importancia al funcionamiento del laboratorio. Desde el año 2014 aproximadamente 15 profesionales han emigrado; con formación en el laboratorio, son profesionales que después de su tesis de grado se quedaron trabajando en el mismo, y luego han salido para ejercer o avanzar en sus estudios en otros países. La Universidad Central de Venezuela contribuye al laboratorio con la contratación de un profesor de dedicación exclusiva, cuando el laboratorio aporta un promedio de 7 publicaciones anual en revistas indexadas en Scopus, es un aporte en desequilibrio con la producción científica. La producción científica es uno de los pilares que da un ranking a la Universidad y su prestigio internacional.
El laboratorio de tuberculosis, desde sus inicios, ha ejecutado diferentes proyectos de investigación de tipo operacional e investigación que debe aportar a mejorar el diagnóstico y el control de TB, mico-bacteriosis y otras infecciones respiratorias en Venezuela. Desde el año 2000 se han generado más de 100 publicaciones en revistas internacionales, de las cuales unas 35 han sido de alto impacto y citadas desde 20 hasta 250 veces en otras publicaciones.
Una de las primeras publicaciones de nuestro laboratorio se enfocó en la prevalencia de TB en niños del pueblo indígena Warao, la población indígena que habita en el Delta Amacuro. Se encontró una prevalencia de TB del 5%, una de las prevalencias más alta a nivel mundial registrada en niños (Fernández de Larrea et al., 2002). Con la colaboración de estudiantes de la escuela de Medicina José María Vargas, el pueblo indígena Warao ha permanecido a lo largo de los años como objeto de atención primaria y de investigación. Asistimos en el diagnóstico de TB, HIV, hepatitis B en esta población, siempre trabajando desde la atención primaria, atendiendo los problemas de salud de este pueblo. Conjuntamente con grupos de estudiantes, se ha determinado la situación sanitaria precaria que vive el pueblo indígena Warao, mostrando que más de 40% de los niños no llega a la edad de 5 años como consecuencia de infecciones respiratorias y por diarrea (Villalba et al., 2013).
También en este pueblo indígena, fue estudiada la primera aplicación de la vacuna contra neumococos PCV 13, en Venezuela y su efecto sobre la prevalencia de ciertos serotipos de S. pneumoniae mostrando que la vacuna puede proteger a los niños del pueblo indígena Warao contra la neumonía causada por neumococos (Rivera-Olivero et al., 2007; Verhagen et al., 2016; Vergahen et al., 2017). Concerniente a Hepatitis y HIV en el pueblo indígena Warao se realizaron diversas investigaciones que captaron la atención internacional (Rangel et al., 2015; Villalba et al., 2013; Rangel et al., 2012). Por ejemplo se encontró una frecuencia extremadamente alta de cepas VIH tipo CXCR4 circulando entre los Warao en comparación con las cepas de VIH-1 que infectan a la población criolla, la cual hace que el pueblo indígena Warao sea más sensible a la infección y al progreso a SIDA.
Concerniente a TB y la epidemiología (molecular) junto con un grupo de investigadores internacionales se han descritos genotipos de M. tuberculosis que se han distribuido en el pueblo indígena Warao, en la población criolla y en el mundo, lo que demuestra su gran capacidad de adaptación a las diversas poblaciones (Filliol et al., 2003; Diaz Acosta et al., 2019; Abadia et al., 2009; Maes et al., 2008). El objetivo de estas investigaciones fue encontrar cepas más virulentas, o factores de virulencia, determinar la presencia de brotes y evaluar la calidad de programas de control de TB. Se determinaron que la mayoría de los venezolanos están infectados con LAM y LAM RioDR, cepas probablemente introducidas desde España y Portugal y que se han “adaptado” a la población criolla.
Sobre el diagnóstico de TB, un estudio de importancia, fue la evaluación de un método de cultivo denominado el método de Kudoh. Esta metodología ahora nos permite procesar más de 30 muestras clínicas por día, algo casi imposible con las técnicas tradicionales (Jaspe et al., 2009). También la introducción de la determinación de ADA en muestras clínicas como líquido pleural, ascítico, pericárdico y cefalorraquídeo nos ha ayudado a mejorar enormemente el diagnóstico de formas de TB extra pulmonares. Una publicación sobre el impacto de esta prueba en el diagnóstico de TB en Venezuela está en proceso y será publicada al finalizar el año. Gracias a la gran experiencia que el laboratorio tiene en el diagnóstico de TB nos han invitado a escribir diversas revisiones y capítulos de libros sobre el diagnóstico (de Waard et al., 2007; Terán et al., 2015).
El trabajo conjunto con dermatología ha rendido muchos frutos. En el año 2004 “descubrimos” que infecciones en tejido blando posterior a intervenciones quirúrgicas fueron causadas por micobacterias no tuberculosas, popularmente llamadas micobacterias atípicas. Este “descubrimiento” abrió una nueva línea de investigación en lo cual ayudamos, en establecer un diagnóstico correcto para los médicos Dermatólogos, y así poder iniciar un tratamiento adecuado. Hemos estudiado los brotes causados por estas infecciones por el uso de productos contaminados y mala desinfección y esterilización en varios procedimientos como: cosméticos, cirugía plástica o acupuntura (Rivera-Olivero et al., 2006; Piquero et al., 2004; Torres-Coy et al., 2016; Torres-Coy et al., 2017; Guevara-Patiño et al., 2010). Describimos una nueva especie de micobacteria, aislada de un paciente de Dermatología que ahora lleva el nombre M. cosmeticum (Cooksey et al., 2004). También estudiamos procesos de desinfección y esterilización, mostrando la deficiencia en Venezuela sobre la clasificación de desinfectantes, y las que causan la mayoría de las infecciones con micobacterias. Las micobacterias son sumamente resistentes a procesos de desinfección, requiriendo desinfectantes de alto nivel (Bello et al., 2006; Bello et al., 2008). Un estudio, además sugiere que un producto casero como vinagre resultó ser un mejor desinfectante que muchos productos comerciales que se presentan en el mercado venezolano como un desinfectante de alto nivel (Cortesía et al., 2014).
En los próximos años nuestra investigación se dedicara sobre todo al mejoramiento del diagnóstico de TB. Estamos en este momento evaluando una nariz electrónica, que huele la TB. En conjunto con un grupo en los EEUU, usamos la detección de LAM, un componente que forma parte de la pared de M. tuberculosis para el diagnóstico de TB. Una simple muestra de orina puede ser la muestra de elección en un futuro para diagnosticar la TB (Scientific reports, publicación aceptada). Con otros grupos de investigación internacional estamos desarrollando algoritmos clínicos e inmunológicos para mejorar el diagnóstico de TB infantil, una prioridad de investigación según la OPS.
Ya hemos determinado que la biología molecular, específicamente la transcripción de ciertos genes, puede ayudar en el diagnóstico de TB en niños (Verhagen et al., 2013) y queremos profundizar esta investigación en un futuro cercano. Recientemente mostramos que el agua de los servicios odontológicos en Venezuela está contaminada con micobacterias atípicas causando infección en pacientes odontológicos (Perez-Alfonzo et al., 2020; Castellano et al., 2020). Estamos desarrollando y evaluando nuevos desinfectantes que puede atacar la biopelícula en estos sistemas de agua para hacer que ésta en las sillas odontológicas sea segura en los tratamientos de los pacientes. Por supuesto el desarrollo de trabajos de investigación en el futuro se realizará conjuntamente con los estudiantes de pregrado y posgrados aumentando la capacidad investigativa del laboratorio pero también para divulgar nuestro conocimiento y preparar un nuevo relevo de investigadores.
El Laboratorio de Tuberculosis ha mostrado en sus 20 años de trabajo que se puede combinar la atención al público y el diagnóstico de tuberculosis con la investigación. Estar en la investigación nos ha permitido actualizarnos constantemente lo cual ha aportado un mejoramiento en el diagnóstico y en la atención al público. Además, la elaboración de numerosas publicaciones, que involucran estudiantes de pre y postgrado, han permitido ir aumentando el prestigio de nuestro laboratorio pero también la formación de nuevos profesionales.
Gracias a todos los estudiantes que pasaron por el laboratorio. Sin ellos no hubiese sido posible llegar hasta donde estamos ahora. La mayoría de los nombres de estos estudiantes se pueden encontrar en las publicaciones del laboratorio ya que gran parte de ellos, que hicieron su tesis de pregrado o postgrado, terminaron publicando sus resultados. También gracias a los pacientes (Criollo y Warao) que participaron en las investigaciones, las cuales siempre tenían el objetivo de mejorar la atención primaria.
Por supuesto las colaboraciones internacionales con países en Europa y en Latinoamérica han sido importante para el desarrollo del laboratorio y nos han permitido entrenar personal en técnicas especiales e intercambiar datos y resultados lo cual ha permitido publicar estudios multicéntricos de alto nivel. Es importante aquí subrayar la colaboración con la Dra. Flor Pujol (HIV y Hepatitis) y el Dr. Howard Takiff (TB y desinfectantes) del IVIC, la Dra. Berenice del Nogal, pediatra del Hospital de Niños y profesora de la UCV con el trabajo con niños y la tutoría de los estudiantes de Medicina de la Escuela José María Vargas. Sin estas colaboraciones muchos estudios no pudieran haberse realizado. Especial reconocimiento también para la Dra. Zaida Araujo de nuestra institución quien participó en estas investigaciones y generó sus propios estudios inmunológicos que están en otro capítulo en esta revista.